En función de la vía de administración del agente causal, se puede distinguir entre fototoxicidad sistémica (se produce en todas las áreas expuestas a la luz) y fototoxicidad tópica (aparece sólo en el lugar de contacto con la sustancia).
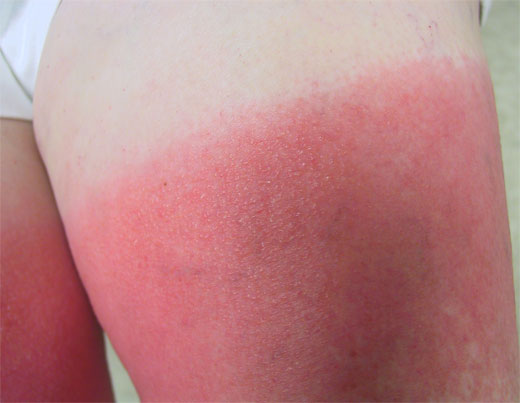
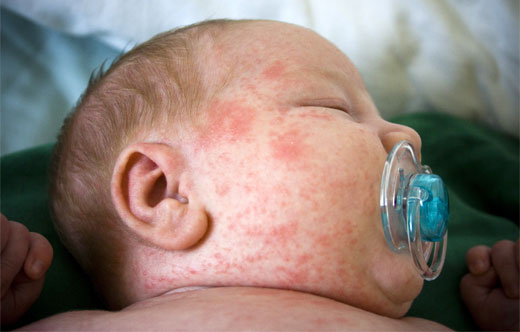
Las manifestaciones pueden observarse en cuestión de minutos u horas, observándose eritema con edema y formación ocasional de ampollas.
Se resuelven con hiperpigmentación y descamación, de forma parecida a la quemadura solar. También es característico la quemazón y el prurito.
Algunas sustancias también pueden afectar a las uñas, produciendo, en esos casos, hemorragias subunguales y foto-onicolisis.
Existen numerosas sustancias químicas capaces de producir reacciones de fototoxicidad.
Entre ellas, se encuentran diversos fármacos utilizados en terapéutica y los psoralenos, furanocumarinas fototóxicas presentes en especies vegetales de la familia de las umbelíferas que se utilizan en la elaboración de perfumes y cosméticos y en fototerapia tópica.
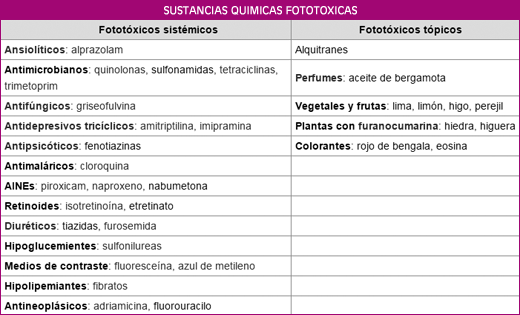
La diferencia entre la fototoxicidad por fármacos y por psoralenos, es que mientras esta última es una reacción no fotodinámica, la primera es del tipo fotodinámica porque conduce a la formación de oxígeno singlete, responsable del daño tóxico.
Por otro laso, el efecto fototóxico inducido por los psoralenos se puede emplear de forma controlada con fines terapéuticos. Así, los psoralenos aplicados en la piel y administrados por vía oral se utilizan para potenciar los efectos de la exposición controlada a la radiación UVA.
Esta terapia, conocida como PUVA (de Psoralenos + UVA) o fotoquimioterapia, ha demostrado su eficacia en el tratamiento de la psoriasis, el eccema y otras alteraciones cutáneas que involucran una proliferación excesiva de queratinocitos y linfocitos.
Fotoalergia
Reacción adversa que se produce cuando el agente fotosensibilizante localizado en la piel absorbe la radiación luminosa y adquiere capacidad inmunogénica.
Se trata de una reacción de hipersensibilidad tipo IV.
Generalmente las sustancias activadas por la luz se comportan como haptenos que, al unirse a macromoléculas del organismo, forma un antígeno que desencadena la reacción inmunitaria tipo IV.
El mecanismo es idéntico al de la dermatitis de contacto, mediado por linfocitos T.
Estas reacciones adversas, que aparecen en quienes han sufrido previamente una sensibilización al fotoalérgeno, pueden producirse tras la administración de la sustancia fotosensibilizante por vía sistémica o tópica, siendo más frecuente esta última.
Las radiaciones responsables son las UVA.
Las manifestaciones aparecen a las 24-48 horas, observándose una sintomatología análoga a la dermatitis de contacto: pápulas y vesículas con descamación y costras e intenso prurito. Hay una intensa reacción inflamatoria con participación de linfocitos y eosinófilos.
La fotoalergia inducida por algunos fármacos se puede cronificar, apareciendo descamación, liquenificación e intenso prurito, de forma análoga a la dermatitis atópica o a la dermatitis por contacto crónica.
La distribución de las lesiones está limitada fundamentalmente a las regiones expuestas a la luz, pero puede extenderse hacia regiones adyacentes no expuestas.
Es decir que la fotoalergia no presenta una delimitación tan definida y clara como sucede con la fototoxicidad.
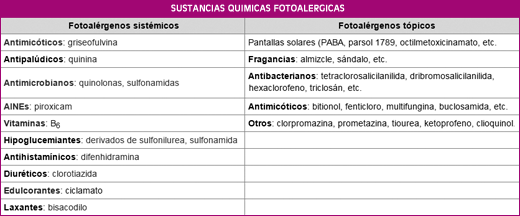
Algunas de las sustancias químicas capaces de producir reacciones de fotoalergia:
Todas las personas son sensibles a la luz o fotosensibles, la diferencia es que algunas lo son más que otras, lo que puede ocasionar problemas de salud.
Una reacción de fotosensibilidad puede provocar lesiones cutáneas como quemaduras, enrojecimiento o ampollas, y es un factor incidente en el cáncer de piel.
Además, está asociada a enfermedades como las Porfirias, Lupus Eritematoso Sistémico o Cutáneo, Xeroderma Pigmentoso, Artritis Reumatoidea y Cataratas.